「白内障」は、加齢とともにだれにでも起こりうる目の病気。加齢性白内障は、早ければ40代から始まり、年齢を重ねるごとに発症率は高くなります。しかも、進行すると日常生活に支障をきたすだけでなく、ほかの眼疾患を誘発するリスクもあるのです。そこで白内障の危険性と対策について、真鍋眼科院長の眼科医、緑内障専門医・真鍋佑介先生に聞きました。
すべての画像を見る(全3枚)加齢とともに忍び寄る「白内障」の放置は危険!
白内障は、目の中の水晶体が白く濁ることで、視界がかすんだり、ぼやけたりする病気のこと。真鍋先生は次のように語ります。
「水晶体は、カメラのレンズのような役割を果たし、外からの光を屈折させて、網膜にピントを合わせる働きをしています。正常な水晶体は無色透明ですが、加齢などの原因によって、水晶体を構成するタンパク質が変性し、白く濁ってきます。この濁りによって、光がうまく透過しなくなり、視力低下などの様々な症状が現れます。これが白内障になります」(以下、すべて真鍋先生)
白内障は、早期発見・早期治療が最も重要な病気
日本人では、50代で4割前後、60代で7割前後、70代で9割前後、80歳以上ではほぼ100%の人が白内障を発症していると報告されています。つまり、長生きすればだれもが経験する可能性のある、非常に身近な病気なのだと、真鍋先生は警鐘を鳴らします。
「白内障は、早期発見・早期治療が重要な病気です。『最近、目が見えにくい』『光がまぶしい』などの症状があるにもかかわらず我慢しながら過ごしていることはないですか? 運転中に何度かヒヤッとした思いをしたことないでしょうか? 白内障の典型的な症状は、視界のかすみやぼやけですが、それ以外にも、光を異常にまぶしく感じる「羞明(しゅうめい)」、ものが二重・三重に見える「複視(ふくし)」、暗い場所での見えにくさ、色の識別が困難になる、などの症状が現れます。
白内障の検査では、視力検査、屈折検査、細隙灯顕微(さいげきとうけんびきょう)検査、眼圧検査、眼底検査などを行い、白内障の有無や進行度、他の眼疾患の有無などを総合的に診断します」
白内障の治療法は「点眼液」「手術」の2種類がある
白内障の治療法には、主に「点眼薬による治療」と「手術による治療」の2つがあります。
真鍋先生によると、点眼薬による治療は、白内障の進行を遅らせる効果が期待できますが、濁った水晶体を元に戻すことはできませんと話します。あくまでも、進行を予防するための補助的な治療法ということです。
一方、手術は、濁った水晶体を取り除き、代わりに人工の眼内レンズを挿入する治療法だそう。
現在、白内障手術は、日帰りで行われることも多く、比較的安全で確立された治療法となっています。
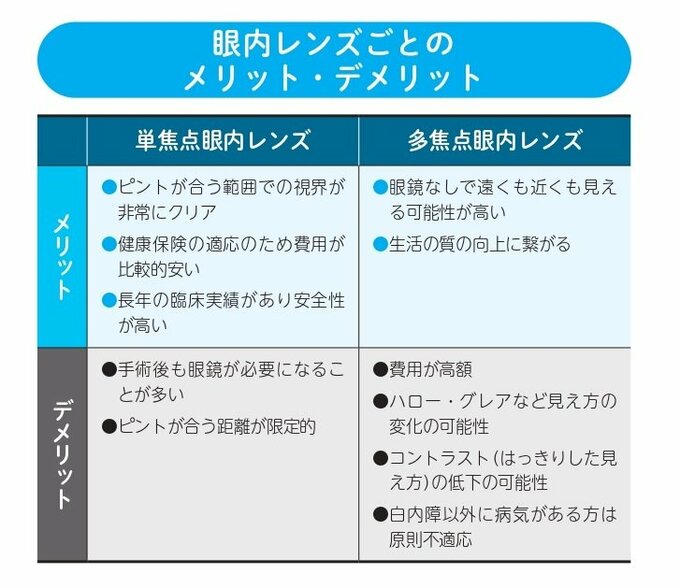
「眼内レンズには、主に『単焦点眼内レンズ』と『多焦点眼内レンズ』の2種類があります。単焦点眼内レンズは、遠方または近方のどちらか一方にピントを合わせたレンズで、健康保険が適用されます。多焦点眼内レンズは、遠方から近方までピントが合うように設計されたレンズで、眼鏡なしで遠くも近くも見やすくなる可能性がありますが、ハロー・グレア(夜間の光の見え方の不具合)などのリスクがあることを理解しておく必要があります。
保険適用外の高いものがよく、保険適用のものが悪いというわけでは決してありません。どの眼内レンズが適しているかは、患者さんのライフスタイルや希望する見え方、目の状態などによって異なりますので、医師とよく相談して決めることが大切です」
白内障が進行しすぎると、合併症のリスクが高まる!
白内障を完全に予防することはできませんが、日常生活の中で対策をすれば進行を遅らせることができます。そしてなにより、40歳を過ぎたら、症状がなくても、定期的に眼科検診を受けることをおすすめします。
「『白内障は手術すれば治るから』と放置するのは大変危険です。たとえば、水晶体の中心部が硬くなる『核(かく)白内障』では、一時的に近視が進んだり、老眼が改善したように感じることがあります。しかし、これらは白内障が進行しているサインであり、放っておけば視力はさらに低下します。
進行した白内障は日常生活に支障をきたすだけでなく、「急性緑内障発作」などの他の眼疾患を引き起こす可能性があります。急性緑内障発作は、眼圧が急激に上昇し、激しい目の痛みや頭痛、吐き気などを伴う病気で、最悪の場合、失明に至ることもあります。
とくに、遠視の方や、60歳以降の女性は、注意が必要です。
また、白内障が進行しすぎると、手術の難易度が上がり、合併症のリスクも高まります。自己判断せず、少しでも見え方に異常を感じたら医師に相談しましょう」